Если кожа покраснела, на ней появились высыпания и она постоянно зудит, то ваозможно вы заразились чесоткой или атопическим дерматитом. Выявим основные призщнаки этих заболеваний и способы лечения.
Определение симптомов атопического дерматита
Атопический дерматит — это очень распространенное заболевание, которое поражает лицо и тело, при этом кожа постоянно сухая и раздраженная. Больные сообщают о две фазы болезни. В неактивной фазе (которую они также называют «перерывом») кожа лица сухая и раздраженная, но симптомами можно управлять; а во время активной фазы (которую еще называют «вспышкой») на коже возникает воспаление и она начинает чесаться.
Во время обострения необходимо использование более активного ухода за кожей с использованием косметических средств и/ или медикаментозного лечения, если это нужно.
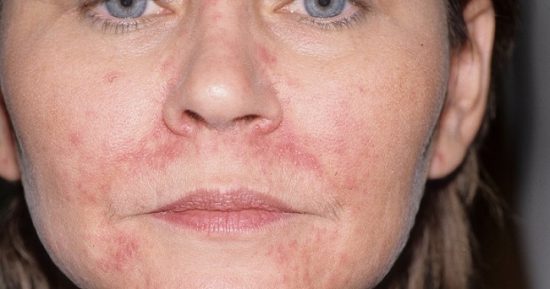
Атопический дерматит (также известный как атопическая экзема) — это хроническое заболевание кожи, которое поражает новорожденных, детей и взрослых — на теле, а также на лице. Оно характеризуется сухой, раздраженной кожей, которая чешется и зудит, становится утолщенной и может трескаться, а иногда и кровоточить. Единой причины возникновения заболевания не выявлены, но больные имеют дефицит влаги и нарушение обмена жирных кислот, что приводит к повреждению защитной функции кожи.
Около 10% населения мира (10-20% детей и 2-5% взрослых) страдают на атопический дерматит, и количество жалоб растет. Действительно, за последние 30 лет число больных выросло на 200-300%.
Атопический дерматит наиболее распространен среди младенцев и детей. 90% пациентов почувствовали первые симптомы в возрасте до пяти лет, а 80% — в двух. Как показывают исследования, среди больных немного больше женщин, чем мужчин, к тому же это преимущественно болезнь Западного мира.
Атопическая кожа может пребывать в двух фазах: неактивной (или «нормальной») и активной («вспышка обострения»).
В неактивной фазе кожа лица может быть сухой и очень сухой, слегка шелушиться, иметь цвет от розового до красного, а основные участки проявления — щеки, волосистая часть головы, лоб, кожа вокруг глаз и за ушами. Возможно образование небольших зарубцьованих трещин.
Более проблемная, как физически, так и психологически, фаза обострения, когда больные ощущают легкий или сильный зуд, кожа приобретает красный или темно-красного цвета, покрывается неравномерными ранками, болит, шелушится и даже слегка кровоточит.
Если Вы не уверены в Ваших симптомах, обратитесь за консультацией к врачу или дерматологу.
Как распознать атопический дерматит?
Атопический дерматит — также известный как атопическая экзема — это хроническое заболевание кожи, которое поражает кожу на лице и теле новорожденных, детей и взрослых.
1. Нарушение барьерной функции способствует попаданию мікроорганізів в кожу
2. Активация иммунных клеток, воспаление
3. Зуд
Пораженные участки варьируются от человека к человеку. Типичные симптомы: сухая, раздраженная кожа, которая шелушится.
Количество жалоб на атопический дерматит растет, особенно в Западном мире, наблюдается двойное, а иногда и тройное увеличение числа случаев по сравнению с 1980-ми годами. Для возникновения атопического дерматита нет убедительных причин, но есть доказательства его связи с астмой и сенной лихорадкой.
Болезнь поражает преимущественно детей — во всем мире болеет 10-20% детей, тогда как среди взрослых поражено только 2-5%.
У взрослых сыпь, как правило, возникает на шее и в зоне декольте, на внутренней поверхности локтей и коленей, на руках и ступнях ног, а также на лице и коже головы. Для детей и новорожденных симптомы и пораженные участки могут несколько відрізняютися.
Люди с атопическим дерматитом часто испытывают дополнительные неудобства — такие как отсутствие сна, стресс, предубеждение и отсутствие уверенности в себе. Как и в случае обычного ежедневного ухода за кожей, определенные изменения в образе жизни могут облегчить симптомы, например, носить одежду из хлопка, сохранять пониженную температуру тела для ухода потоотделение и избегать пищевых продуктов, которые могут спровоцировать появление симптомов.
Факторы и причины возникновения атопии
Не выявлено единой причины возникновения атопического дерматита, однако существует ряд факторов, которые способствуют его развитию.
Например:
- Доказано наличие связи между атопическим дерматитом, сенной лихорадкой и астмой, исследования показывают, что если один или оба родителя страдают на любой или все эти заболевания, то у их ребенка, скорее всего, будет развиваться атопический дерматит. Действительно, если оба родителя имеют атопическую кожу, вероятность того, что ребенок тоже будет ее иметь, составляет 60-80%. Дети наследуют от родителей дефицит філагріну, что вызывает у них недостаточное естественное увлажнение.
- Географическое положение может играть важную роль в развитии заболевания. Его распространенность значительно больше в западном мире и случаи значительно чаще в городах, чем в сельской местности. Холодный климат, вероятно, также повышает риск. Например, ямайские дети, которые растут в Лондоне (где загрязнение высокое, а температура относительно низкая), могут заболеть атопическим дерматитом с вдвое большей вероятностью, чем те, которые живут на Ямайке.
- Существуют доказательства, что возраст женщины, в котором она рожает, влияет на риск иметь ребенка атопичную кожу — чем старше мать, тем выше вероятность.
Эти патогенетические факторы приводят к сухости кожи и нарушению ее защитной функции.
Когда больные чешутся, они повреждают кожный барьер, оставляя нижние слои доступными для бактерий и воздействий окружающей среды, таких как раздражители, аллергены и загрязнения.
Существует четыре патогенетических фактора атопического дерматита:
1. Врожденная недостаточность филагрина; нехватка природных увлажняющих факторов (ПВФ), таких как аминокислоты.
2. Нарушение эпидермального липидного обмена (церамиды, холестерин и свободные жирные кислоты) и нарушение формирования липидного барьера.
Это приводит к сухости кожи с нарушенной барьерной функцией. В этом случае кожа становится открытой для инфекций:
3. Рост бактерий (золотистый стафилококк) и секреция супер-антигенов.
4. Факторы среды, такие как раздражители, аллергены, загрязнения.
Сухая и раздраженная кожа приводит к воспалению и зуду. Постоянный зуд может привести к постоянного расчесывания. Оно повреждает кожный барьер, что способствует развитию влажной среды для размножения бактерий. А это, в свою очередь, вызывает раздражение и последующее зуд и воспаление. Так цикл атопичной кожи замыкается.
Что еще может спровоцировать болезнь?
Существует много других материалов и химических веществ, которые могут способствовать развитию или усугубить существующие симптомы, среди них:
- одежда и материалы — в частности, шерсть и нейлон
- некоторые пищевые продукты — молочные продукты, орехи, моллюски и др
- алкогольные напитки
- аллергия на домашних клещей, пыль или пыльца
- моющие средства
- формальдегид
- дым от сигарет
На симптомы атопического дерматита могут повлиять и эмоциональные факторы, в частности:
- стресс
- бессонница
- потение

Употребление алкогольных напитков может спровоцировать симптомы атопического дерматита.
Что делать во время обострения?
Хотя невозможно «вылечить» атопический дерматит, симптомы неактивной и активной фазы могут быть облегчены благодаря косметическому уходу за кожей и использованию фармацевтических препаратов.
Во время неактивной фазы нужно ежедневно, регулярно и последовательно пользоваться смягчителями (или увлажнителями). В этих кремах, лосьонах и олійках высокая концентрация жиров, что помогает сохранить кожу эластичной, увлажненной и защищенной от раздражителей. Поскольку кожа увлажняется, она меньше чешется, и менее вероятно, что кожный барьер повредится из-за царапины.
Во время обострений необходим более активный уход, который поможет уменьшить любые воспаления и зуда. в фармацевтических препаратах, как правило, используют кортикостероиды, так как они являются очень эффективными и быстродействующими, и облегчают зуд в сложных случаях обострений.
Однако гидрокортизон нельзя применять длительно, особенно для младенцев и детей, потому что его длительное использование может сделать кожу тоньше. Кроме того, гидрокортизон можно применять на значительных участках кожи, а его эффективность снижается при непрерывном использовании.

Использование гидрокортизона возможное для успокоения симптомов атопического дерматита. Долгосрочное использование не рекомендуется, поскольку гидрокортизон может приводить к утоньшение кожи.
Ежедневная личная гигиена очень важна для успокоения симптомов атопического дерматита на лице. Для облегчения симптомов можно также внести некоторые изменения в образ жизни.
Например:
- Поддерживайте низкую температуру, особенно ночью. Потение вызывает раздражения и зуда.
- Храните кремы и мази в холодильнике, потому что охлажденные смягчители обеспечивают дополнительное облегчение зуда.
- Отдыхайте в местах с прохладным или умеренным климатом — чтобы не было ни слишком жарко, ни слишком холодно.
- Занимайтесь медитацией и йогой, чтобы снять стресс.
- Плескайтесь, а не чешитесь. Оба этих действия успокаивают кожу, но похлопывание не разрушает кожный барьер.
- Надевайте хлопчатобумажные перчатки на ночь, чтобы предотвратить расчесывания лица во сне.
- Принимайте душ, а не ванны, не поднимая температуру воды выше 32°С и не мойтесь очень часто.
- Промокайте кожу почти досуха, а затем сразу наносите крем или лосьон.
- Стирайте новую одежду прежде чем надеть его, чтобы удалить раздражающие красители, фабричные метки и бирки.
Прием душа лучше, чем ванны, но он не должен быть длительным, а температура воды — не более 32°С.
Признаки заражения чесоткой
Чесотка – это заболевание кожи, которое вызывает чесоточный клещ. Основные симптомы заболевания – это кожный зуд, который проявляется только вечером и ночью, а также сыпь и чесоточные ходы. Порой чесоточный зуд становится невыносимым, что доставляет больному много мучений.
Излюбленная локализация чесоточного клеща – между пальцев рук, сгибы локтевых суставов, ягодицы, живот, бедра, у женщин под молочными железами. Главным симптомом заболевания являются чесоточные ходы, которые представляют собой прямую линию, слегка возвышающуюся над кожей, серовато-грязного цвета.
На передней стороне хода можно заметить черную точку, которая является самкой чесоточного клеща. Порой можно увидеть чесоточные ходы, которые выглядят как череда мелких пузырьков, расположенных на одной линии.

При запущенной форме чесотки можно наблюдать старые чесоточные ходы, которые представляются собой ороговевшие трещины на коже. Однако наблюдать чесоточные ходы не всегда является возможным. Например, если заболевание находится в начальной стадии, то чесоточных ходов пока нет. У людей, соблюдающих нормы гигиены наблюдается так называемая чесотка «инкогнито» или чесотка чистоплотных.
Причины появления чесоточной болезни
Заболевание возникает при проникновении в кожу чесоточного клеща, который проделывает в ней многочисленные чесоточные ходы или так называемые туннели. Чесоточный клещ Sarcoptes scabiei на самом деле не насекомое, а представитель членистоногих (арахнид). Размеры чесоточного клеща 0,5 мм. Как правило, самки в несколько раз крупнее самцов.
Туннельные ходы под кожей проделывает самка, откладывая там ежедневно по нескольку яиц, из которых в течение 4-5 дней появляются личинки. Личинки взрослея, поднимаются на поверхность кожи и спариваются. После спаривания самцы погибают, а самка вновь откладывает яйца. Все эти действия происходят в коже человека. Вне организма человека чесоточный клещ живет недолго, обычно 2-3 суток.
При температуре выше 50 С° клещи погибают в течение часа, при кипячении и минусовой температуре – моментально гибнут. Наибольшую активность клещи проявляют вечером и ночью, утром и днем они неактивны. Клещи разрушают кератин человеческой кожи с помощью ферментов, содержащихся у них в слюне, питаясь образовавшейся жидкостью.
Инкубационный период заболевания составляет от 2-х недель до 6-ти недель. Этого времени хватает клещам, чтоб освоиться на новой территории, а иммунной системе человека, чтоб начать реагировать на продукты жизнедеятельности клещей.
Человеческий организм реагирует на возбудителей заболевания, такими симптомами как: зуд и сыпь. Другими словами продукты жизнедеятельности клеща (слюна, яйца, экскременты) вызывают аллергическую реакцию у человека. Обычно интенсивность сыпи не зависит от количества клещей, а обуславливается реакцией иммунной системы на отходы жизнедеятельности клещей.
Если человек когда-то переболел чесоткой, то повторно заразиться сложнее, так как на коже обосновывается меньшее количество клещей. Очень часто интенсивный зуд и расчесы могут спровоцировать присоединение вторичной инфекции бактериального характера. Расчесы инфицируются, образовывая гнойные папулы и везикулы.
Как можно заразиться чесоткой?
Источником заболевания является инфицированный чесоткой человек, его одежда, бытовые предметы. Следовательно, заразиться можно при непосредственном контакте с больным человеком, используя общие бытовые предметы, полотенца, постельное белье. Также заразиться чесоткой можно при половом контакте, когда происходит более тесный контакт тел.
Формы чесотки
Чесотка имеет следующие формы:
- типичная форма;
- чесотка инкогнито или чесотка чистоплотных;
- узелковая чесотка или скабиозная лимфоплазия;
- осложненная чесотка;
- псевдочесотка;
- норвежская чесотка.
Типичная форма – это классическое проявление симптомов чесотки: зуд, сыпь и чесоточные ходы. Сыпь представляет собой мелкие красные папулы, которые склонны к слиянию и могут образовать небольших конгломератов. Затем папулы трансформируются в пузырьки, которые после вскрытия формируют гнойные или кровянистые корки на коже.
Чесотка «инкогнито» или чесотка чистоплотных развивается у людей, которые соблюдают все правила личной гигиены: регулярно моются и не имеет проблем с иммунной системой. Высыпаний при этой форме чесотки мало, чесоточные клещи при водных процедурах механически удаляются с поверхности тела. Могут наблюдаться единичные элементы сыпи и сильный зуд по ночам.
Узелковая чесотка или скабиозная лимфоплазия характеризуется появлением круглых узелков, розового, красного или коричневого цвета. Чесоточные ходы расположены на поверхности узелков. Узелки представляют собой разрастание лимфоидной ткани. Это обусловлено неумеренной реакцией иммунной системы на продукты отхода клещей.
Сильный зуд и сыпь могут сохраняться несколько недель, иногда даже месяцев после адекватного лечения. В данном случае источником аллергии служат живые самки клеща, еще неоплодотворенные и не делающие чесоточных ходов, что не позволяет лекарству проникать с поверхности кожи к месту их локализации.
Осложненная чесотка характеризуется присоединением вторичной инфекцией бактериального характера. Чесотка осложняется в результате расчесов (механического воздействия на кожу) и аллергической реакции. Чаще всего чесотка осложняется гноеродными кокками (стрептококками и стафилококками).
Норвежская чесотка самая тяжелая форма чесотки, которая имеет одну отличительную характеристику. Больные норвежской чесоткой не испытывают зуда, что является не совсем хорошим симптомом, так как зуд – это защитная реакция организма на возбудителя и секреты его жизнедеятельности. Это очень редкое заболевание развивается при иммунодефицитных состояниях: СПИДе, туберкулезе, общем истощении.
Заболевание проявляется формированием крупных толстых корок, которые словно панцирь покрывают большие участки кожи. Под корками наблюдаются обширные мокнущие эрозии. Норвежская чесотка обладает высокой контагиозностью. Так, например, на теле больного могут находиться до миллиона чесоточных клещей, а при обычной чесотке их всего 15 особей.

Псевдочесотку вызывают клещи домашних животных. Для человека эти клещи не представляют опасность, на теле человека не размножаются и другим людям не передаются. Псевдочесотка развивается очень быстро буквально через пару часов после контакта с животным. При этой форме чесотки лечение не требуется.
Лечение и профилактика
Чесотка требует лечения, так как сама по себе никогда не проходит. В наши дни существует огромное количество препаратов, которые эффективно излечивают чесотку. Причем существуют препараты, позволяющие избавится от недуга за короткое время. Как осуществляется лечение? Любой препарат для лечения чесотки используют вечером. Перед его нанесением на кожу, больной тщательно моется под душем с мылом. Так как мытье удаляет клещи с поверхности тела.
Затем лекарственный препарат втирают во все тело, кроме лица и головы. После того, как препарат впитался в кожу, больной ложится спать. Смывать лекарственное средство можно утром, но для большей эффективности препарат должен находиться на коже более 12 часов. Эту процедуру повторяют несколько раз.
В случае инфицирования в семье, лечение начинают все члены семьи одновременно. Необходимо соблюдать четкую схему обработки кожи антискабиозными (противочесоточными) препаратами. Как правило, рецидивов чесотки не бывает, но возобновляются ее симптомы из-за некачественного, неполного лечения.
Профилактика чесотки заключается в следующих мероприятиях:
- следует соблюдать личную гигиену тела;
- часто менять нательное и постельное белье;
- остерегаться случайных половых связей;
- производить влажную уборку помещений и поверхностей;
- кипятить нательное и постельное белье;
- обязательно проглаживать постельное и нательное белье со всех сторон;
- при малейших подозрениях на чесотку срочно обратиться к врачу.



